Synthèse de l’étude SERVE-HF

SERVE-HF est la première étude contrôlée, randomisée, multi-centrique et internationale à long terme évaluant les effets de la ventilation auto-asservie (VAA ou ASV – adaptive servo-ventilation) sur la morbi-mortalité chez les patients atteints d’insuffisance cardiaque (HF – Heart Failure) chronique avec fraction d’éjection du ventricule gauche altérée (FEVG ≤ 45 %) et d’un syndrome d’apnées centrales du sommeil prédominant avec ou sans respiration de Cheyne-Stokes (SACS-RCS).
L’analyse en intention de traiter1 de l’étude SERVE-HF a démontré que la VAA n’affectait pas le critère d’analyse principal : critère combiné associant les décès de toutes causes et les hospitalisations non prévues pour aggravation de l’insuffisance cardiaque.
Le sur-risque de décès d’origine cardiovasculaire observé dans le groupe traité par VAA1 dans le cadre de l’étude SERVE-HF a été confirmé par une analyse post-hoc 2.
Le risque de mortalité observé dans le cadre de l’étude SERVE-HF l’a uniquement été chez les patients atteints d’insuffisance cardiaque systolique sévère avec un syndrome d’apnées centrales du sommeil prédominant.3
L’analyse post-hoc a confirmé que le sur-risque de mortalité existe chez les patients avec une FEVG ≤ 45 % traités par VAA et que les effets délétères de la VAA sont intrinsèquement associés à une dysfonction systolique ventriculaire gauche.3
La VAA ne semble pas avoir d’effet négatif sur la fonction ventriculaire gauche.4
Le risque de mortalité observé dans le cadre de l’étude SERVE-HF n’est pas lié au niveau de pression positive administré.5
En conclusion, en présence d’une dysfonction ventriculaire gauche et d’un syndrome d’apnées centrales du sommeil prédominant, la VAA peut donc s’avérer dangereuse. Les patients dont le ventricule gauche est dilaté ou affaibli font partie d’un groupe particulièrement vulnérable et certains courent le risque d’une mort cardiaque subite causée par des arythmies coexistantes. Dans le contexte des pratiques cliniques actuelles, ce risque a entraîné l’utilisation croissante de défibrillateurs cardiaques implantables (AICD – Automatic Implantable Cardiac Defibrillator).
Contre-indications : le traitement par VAA est contre-indiqué chez les patients souffrant d’insuffisance cardiaque chronique et symptomatique (NYHA 2-4) avec fraction d’éjection du ventricule gauche altérée (FEVG ≤ 45 %) et syndrome d’apnées du sommeil modéré à sévère, à prédominance centrale.
Les patients présentant une insuffisance cardiaque avec FEVG > 45 % et un SACS peuvent bénéficier d’un traitement par VAA, ainsi que les patients en dehors de l’insuffisance cardiaque présentant des apnées centrales du sommeil.6,7,8,9
Méthodologie de l’étude SERVE-HF6
1 325 patients recrutés
651 événements recueillis
91 centres investigateurs
215 sites
24 mois minimum pour les périodes de suivi
312 patients recrutés pour l’étude secondaire principale
SERVE-HF est la première étude contrôlée, randomisée, multicentrique et internationale à long terme conçue pour évaluer les effets de la ventilation auto-asservie (VAA ou ASV – adaptive servo-ventilation) sur la morbi-mortalité chez les patients atteints d’insuffisance cardiaque (IC) chronique avec une fraction d’éjection du ventricule gauche altérée (FEVG ≤ 45 %) et d’un syndrome d’apnées centrales du sommeil prédominant, avec ou sans respiration de Cheyne-Stokes (SACS-RCS).
Méthodologie
Critère d’efficacité primaire atteint en avril 2015
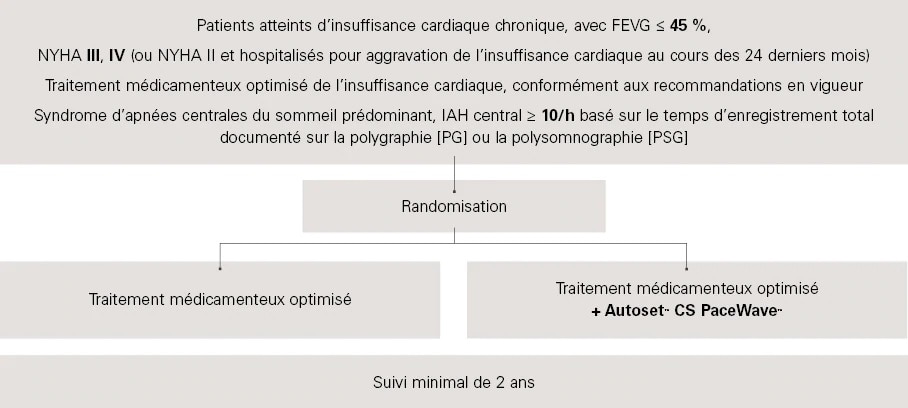
Initiation du traitement par VAA
Le traitement par VAA a fait l’objet d’un réglage à l’hôpital, à l’aide des données de polygraphie ou de polysomnographie. Les réglages par défaut ont été utilisés (pression expiratoire positive (PEP), 5 cm H2O ; aide inspiratoire minimale, 3 cmH2O; aide inspiratoire maximale, 10 cm H2O). Si nécessaire, la PEP a été augmentée manuellement pour contrôler les évènements obstructifs et l’aide inspiratoire maximale augmentée pour traiter les évènements centraux. Un masque facial était recommandé dans le cadre de l’initiation du traitement. Il a été recommandé aux patients d’utiliser l’appareil de VAA au moins 5 heures par nuit, 7 jours par semaine. L’observance au traitement était définie comme suit : utilisation de l’appareil de VAA pendant au moins 3 heures par nuit.
Suivi
Les visites de suivi ont eu lieu selon l’agenda suivant : à l’inclusion du patient dans l’étude, après 2 semaines, 3 mois et 12 mois pour la première année. Les patients étaient ensuite revus tous les 12 mois, jusqu’à la fin de l’étude. Les patients du groupe de traitement par VAA ont également eu une polygraphie ou une polysomnographie lors de chaque visite et les données de traitement issues de l’appareil de VAA ont été téléchargées.
Étude ancillaire principale
312 patients recrutés dans le cadre de l’étude SERVE-HF ont également été inclus dans une étude ancillaire principale, dont l’objectif était d’évaluer les modifications de la FEVG mesurées par échocardiographie, après 12 mois de suivi (critère d’efficacité primaire). Cette étude avait également pour objectif d’évaluer l’impact de la VAA sur la fonction ventriculaire, le remodelage cardiaque, les marqueurs biologiques, la qualité de vie, la fonction cognitive, l’anxiété, la dépression ainsi que les paramètres associés au sommeil et à la respiration.
Résultats de l’étude SERVE-HF
L’analyse en intention de traiter de l’étude SERVE-HF a démontré que la ventilation auto-asservie (VAA ou ASV – adaptive servo-ventilation) n’affectait pas le critère d’analyse principal : critère combiné associant les décès de toutes causes et les hospitalisations non prévues pour aggravation de l’insuffisance cardiaque.
Toutefois, quelles qu’en soient les causes (toutes causes ou cardiovasculaires), la mortalité était nettement supérieure dans le groupe traité par VAA.
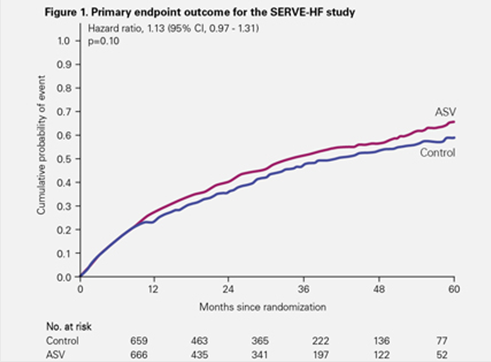
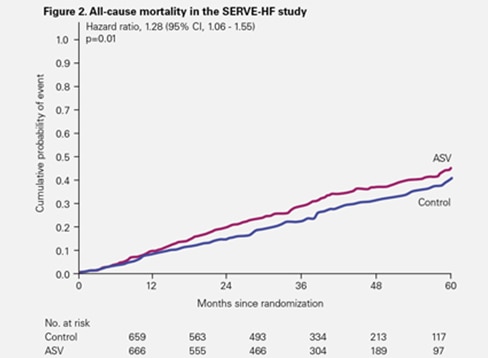
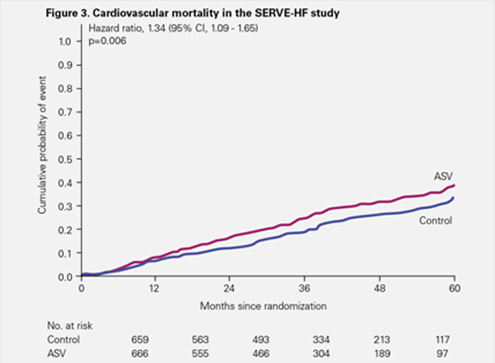
Le sur-risque de décès d’origine cardiovasculaire observé dans le groupe traité par VAA dans le cadre de l’étude SERVE-HF a été confirmé par une analyse post-hoc.2

Suite à des analyses statistiques supplémentaires, il est maintenant possible d’écarter tout soupçon que des facteurs potentiellement confondants – tels qu’une faible observance du traitement par le patient ou un croisement élevé entre les groupes de comparaison – ont pu expliquer ou contribuer de manière substantielle au risque de mortalité observé.2 Les différentes analyses de traitement ont confirmé qu’il n’y avait pas d’impact du croisement ou de l’observance sur le risque de mortalité dans SERVE-HF.
Le risque de mortalité a uniquement été observé chez les patients atteints d’insuffisance cardiaque systolique et d’un syndrome d’apnées centrales du sommeil prédominant traités par VAA.
Les conclusions principales de cette analyse statistique sont les suivantes :
- Il existe un risque de mort subite hautement susceptible d’être associé à une arythmie cardiaque.
- Il existe une relation claire et statistiquement significative entre le risque de mortalité et la fraction d’éjection du ventricule gauche (FEVG) du patient, le risque étant accru chez les sujets présentant une faible fraction d’éjection.
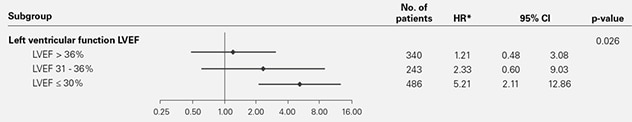
Par conséquent, il est donc confirmé que le risque de mortalité observé concerne les patients dont la FEVG est ≤ 45 % et que les effets néfastes de la VAA sont associés à une dysfonction systolique ventriculaire gauche préexistante.
Contre-indications : Le traitement par VAA est contre-indiqué chez les patients souffrant d’insuffisance cardiaque chronique et symptomatique (NYHA 2-4) avec une fraction d’éjection du ventricule gauche altérée (FEVG ≤ 45 %) et un syndrome des apnées du sommeil modéré à sévère, à prédominance centrale.
* Résultats ajustés dans le cadre d’un traitement par défibrillateur cardioverteur implantable (DCI), de la proportion de respiration de Cheyne-Stokes (RCS) au début de l’étude et de la fraction d’éjection du ventricule gauche (FEVG) au début de l’étude.
La VAA ne semble pas avoir d’effet négatif sur la fonction du ventricule gauche.
L’étude ancillaire principale de SERVE-HF4 a démontré que le traitement par VAA n’avait aucun effet sur la fonction ventriculaire gauche ou sur le remodelage et n’affectait pas les marqueurs systémiques associés au syndrome de l’insuffisance cardiaque, tels que les neuro-hormones circulantes.
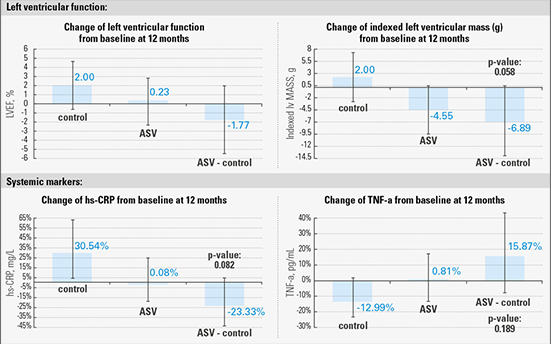
En outre, aucune augmentation significative du nombre d’hospitalisations résultant d’une aggravation de l’insuffisance cardiaque n’a été observée au cours de l’étude1. En conséquence, il est peu probable que le risque de mortalité soit attribuable à une détérioration de la fonction ventriculaire gauche.
Le risque de mortalité observé dans le cadre de l’étude SERVE-HF n’est pas lié au niveau de pression positive administré5.
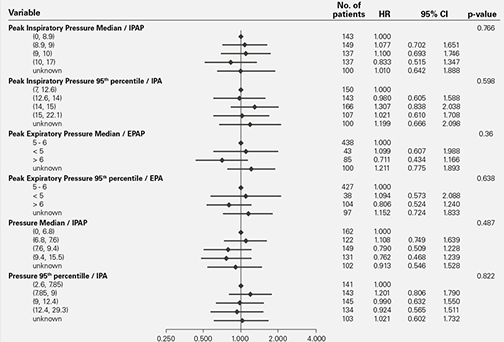
Il est également peu probable que l’utilisation de pressions positives excessives soit à l’origine du risque de mortalité. Une analyse en sous-groupe a confirmé que le risque n’était pas lié au niveau de pression délivrée. Cette dernière était par ailleurs individuellement adaptée pour chaque patient prenant part à l’étude.
Conclusion
En conclusion, en présence d’une dysfonction ventriculaire gauche et d’un syndrome d’apnées centrales du sommeil prédominant, la VAA peut donc s’avérer dangereuse. Les patients dont le ventricule gauche est dilaté ou affaibli font partie d’un groupe particulièrement vulnérable et certains courent le risque d’une mort cardiaque subite causée par des arythmies coexistantes. Dans le contexte des pratiques cliniques actuelles, ce risque a entraîné l’utilisation croissante de défibrillateurs cardiaques implantables (AICD – Automatic Implantable Cardiac Defibrillator).
Le traitement par VAA est contre-indiqué chez les patients souffrant d’insuffisance cardiaque chronique et symptomatique (NYHA 2-4) avec fraction d’éjection du ventricule gauche altérée (FEVG ≤ 45 %) et d’un syndrome des apnées du sommeil modéré à sévère à prédominance centrale.
Les patients présentant une insuffisance cardiaque avec FEVG > 45 % et un SACS peuvent bénéficier d’un traitement par VAA, ainsi que les patients en dehors de l’insuffisance cardiaque présentant des apnées centrales du sommeil.6,7,8,9
Implications en pratique clinique
Les patients souffrant d’insuffisance cardiaque à FEVG altérée et d’un syndrome d’apnées centrales du sommeil (SACS) prédominant sont à exclure du traitement par ventilation auto-asservie (VAA ou ASV – adaptive servo-ventilation).1
Les patients ICC à FEVG ≤ 45 % et syndrome d’apnées du sommeil central prédominant présentent un sur-risque de mortalité sous VAA, identifié dans l’étude SERVE-HF. Le traitement par VAA est donc contre-indiqué chez les patients souffrant d’insuffisance cardiaque chronique et symptomatique (NYHA 2-4) avec fraction d’éjection du ventricule gauche altérée (FEVG ≤ 45 %) et d’un syndrome d’apnées du sommeil modéré à sévère, à prédominance centrale.
Avant d’initier un traitement par VAA, il est important de veiller à ce que la FEVG soit > 45 %, en réalisant une échocardiographie.
Il est possible que certains patients, notamment ceux adressés par un cardiologue au laboratoire de sommeil pour un diagnostic de leur TRS, aient déjà fait l’objet d’une échocardiographie. Il est donc recommandé de consulter leur dossier médical.
Dans le cas contraire, il est recommandé d’adresser le patient à un cardiologue, sachant qu’une partie des patients souffrant de troubles respiratoires du sommeil d’origine centrale sont souvent atteints d’une maladie cardiaque sous-jacente.

Les patients présentant une FEVG > 45 % peuvent bénéficier d’un traitement par VAA
Les patients présentant une insuffisance cardiaque avec FEVG > 45 % et un SACS peuvent bénéficier d’un traitement par VAA, ainsi que les patients en dehors de l’insuffisance cardiaque présentant des apnées centrales du sommeil.
Le risque de mortalité observé dans le cadre de l’étude SERVE-HF l’a uniquement été au sein d’un groupe de patients à haut risque présentant une insuffisance cardiaque systolique avec un syndrome d’apnées centrales du sommeil prédominant. Ce groupe n’est pas représentatif de l’ensemble des patients susceptibles de bénéficier d’un traitement par VAA.
Des experts1,2,3,4 dans le domaine des troubles respiratoires du sommeil ont convenu que les patients présentant une FEVG > 45 % pouvaient bénéficier d’un traitement par VAA lorsque son utilisation était justifiée cliniquement.
Depuis mai 2015, les autorités sanitaires françaises et allemandes ont convenu de limiter la contre-indication du traitement aux cas d’insuffisance cardiaque avec réduction de la FEVG ≤ 45 %.5
Des déclarations d’experts ont confirmé qu’un traitement par VAA pouvait être administré dans les étiologies suivantes1,2,3,4
- Le SACS chez l’insuffisant cardiaque à fraction d’éjection du ventricule gauche préservée (FEVG > 45%).
- Le SACS associé à un traitement aux opiacés à long terme, sans hypoventilation pulmonaire.
- Le SACS idiopathique ou la respiration de Cheyne-Stokes.
- Le SACS complexe / émergent / persistant.
- Le SACS résultant d’un accident ischémique cérébral.
- Le SACS associé à certaines pathologies neurologiques.
Déclarations d’experts
Société de pneumologie de langue française

Il était essentiel de [veiller] à ce que ces résultats, obtenus au sein d’une population hautement précise et fragile ne représentant en aucun cas la majorité des indications actuelles de la ventilation auto-asservie, [ne soient pas extrapolés à] des pathologies régies par des mécanismes différents et pour lesquelles l’utilisation d’un traitement par ventilation auto-asservie reste pleinement efficace. C’est évidemment le cas d’un traitement du syndrome d’apnées centrales du sommeil secondaire, survenu à la suite d’un AVC, ou d’un traitement associé au syndrome d’apnées du sommeil complexe, par exemple. C’est également le cas de l’insuffisance cardiaque accompagnée d’une fraction d’éjection préservée.
Société Française de Recherche et Médecine du Sommeil

Les données issues de la littérature étudiée recommandent de poursuivre l’utilisation de la VAA dans le cadre de différentes indications, y compris l’insuffisance cardiaque avec FEVG préservée, le syndrome d’apnées complexes du sommeil, le syndrome d’apnées centrales du sommeil associé à un traitement aux opiacés, le syndrome d’apnées centrales de sommeil idiopathique et le syndrome d’apnées centrales du sommeil résultant d’un AVC.
Société Allemande de Recherche sur le Sommeil et de Pneumologie en Médecine du Sommeil
 Il est à noter que l’ensemble des déclarations ne se rapportent qu’aux catégories II à IV de la New York Heart Association Functional Classification (NYHA II-IV) et à une fraction d’éjection ≤ 45 %. Cela signifie que le traitement peut se poursuivre sans modifications chez les patients :
Il est à noter que l’ensemble des déclarations ne se rapportent qu’aux catégories II à IV de la New York Heart Association Functional Classification (NYHA II-IV) et à une fraction d’éjection ≤ 45 %. Cela signifie que le traitement peut se poursuivre sans modifications chez les patients :
- présentant une dysfonction cardiaque moindre ;
- ne présentant pas de syndrome d’apnées centrales du sommeil prédominant ;
- chez qui le traitement est administré pour lutter contre d’autres pathologies sous-jacentes (p. ex., les apnées du sommeil coexistantes, le syndrome d’apnées du sommeil complexe et le SACS associé à un traitement aux opiacés).
Académie Américaine de Médecine du Sommeil

Ciblée de sorte à normaliser l’index apnées hypopnées (IAH), la ventilation auto-asservie (VAA) peut être employée dans le traitement du SACS associé à l’insuffisance cardiaque chronique des adultes avec fraction d’éjection > 45 %.
Soutien aux projets de recherche
Nous croyons en la nécessité de soutenir une recherche clinique éthique et indépendante, menée par des chercheurs tiers qualifiés.
Pour aller plus loin

Étude Face
L’étude FACE est une cohorte observationnelle prospective qui a pour objectif de fournir des données à long terme sur la morbi-mortalité chez les patients présentant une insuffisance cardiaque (HFrEF et HFpEF), éligibles à la VAA (ASV en anglais).

Analyse “Big data” de patient ACS sous PPC
Apnées centrales sous PPC : nouvelles perspectives apportées par une analyse “Big data” de données de télésuivi ResMed.

Options de traitement du SACS
La ventilation auto-asservie (ASV en anglais) offre des bénéfices cliniques significatifs* pour les patients présentant un syndrome d’apnées centrales du sommeil.
* Le traitement par ventilation auto-asservie est contre-indiqué chez les patients souffrant d’insuffisance cardiaque chronique et symptomatique (NYHA 2-4) avec fraction d’éjection du ventricule gauche altérée (FEVG ≤ 45 %) et un syndrome d’apnées du sommeil modéré à sévère, à prédominance centrale.
Références :
- Cowie MR & al. Adaptive Servo-Ventilation for Central Sleep Apnea in Systolic Heart Failure. New England Journal of Medicine, 2015 Sep 17;373(12):1095-105
- Woehrle H, Cowie MR, Christine Eulenburg C et al. Adaptive servo-ventilation for central sleep apnoea in heart failure: results of the SERVE-HF on-treatment analysis. submitted to JAMA and presented at ATS Congress 2016
- Eulenburg C & al. Mechanisms underlying increased mortality risk in patients with heart failure and reduced ejection fraction randomly assigned to adaptive servo-ventilation in the SERVE-HF study: results of a secondary multistate modelling analysis. Lancet Respiratory Medicine, 2016 Aug 31, pii: S2213-2600(16)30244-2
- Cowie MR, Woehrle H, Karl Wegscheider K et al. Adaptive Servo-Ventilation for Central Sleep Apnoea in Systolic Heart Failure: Echocardiographic, cMRI and biomarker results of the major substudy of SERVE-HF (Major sub-study – presented at ATS. Submitted to Eur Heart J)
- Woehrle et al. Adaptive Servo-ventilation (ASV) pressures and cardiovascular mortality risk in SERVE-HF. European Respiratory Journal, 2016 Sept 01, volume 48, issue suppl 60
- Randerath W et al. ERJ Express. Published on December 5, 2016 as doi: 10.1183/13993003.00959-2016
- Aurora et al. Journal of Clinical Sleep Medicine, Vol. 12, No. 5, 2016 http://dx.doi.org/10.5664/jcsm.5812
- d’Ortho et al. European Respiratory & Pulmonary Diseases, 2016;2(1) http://doi.org/10.17925/ERPD.2016.02.01.
- Priou P & al. Adaptive servo-ventilation: How does it fit into the treatment of central sleep apnoea syndrome Expert opinions. Revue des Maladies Respiratoires, 2015 Dec, 32(10):1072-81
Date de modifications : 08/2020